Histoplasma capsulatum
- 4134
- 647
- Ibrahim Steuk
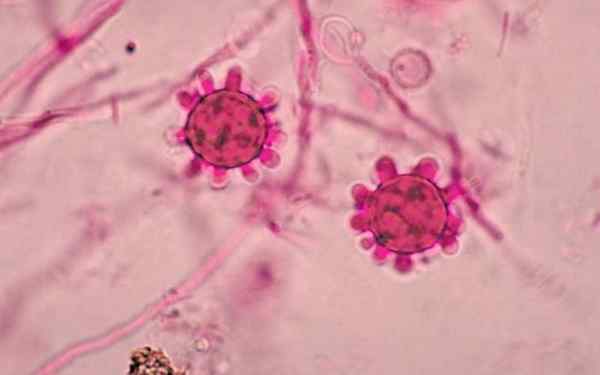
 Zwei tuberkulierte Makroniden von Histoplasma capsulatum
Zwei tuberkulierte Makroniden von Histoplasma capsulatum Was ist der Histoplasma capsulatum?
Histoplasma capsulatum Es handelt.
Diese Infektion kann gutartig oder tödlich systemisch gefunden werden. Hauptsächlich tritt es in seiner Form in der Lunge auf, kann jedoch in einigen Fällen Fortschritte machen und sich in Richtung Lymphgewebe, Milz, Leber, Nieren, Zentralnervensystem und Haut ausbreiten.
Histoplasmose ist eine farulomatöse Erkrankung der weiten Weltverteilung mit Vorliebe für gemäßigte und tropische Zonen. Insbesondere wurden Fälle in Amerika, Afrika und Asien gemeldet, in denen es endemische Gebiete gibt. In Europa wurden in Italien, Griechenland, Deutschland, Belgien, Holland, Dänemark und Russland nur wenige Fälle gemeldet.
Die größte Prävalenz befindet sich jedoch in der mittleren Region Nordamerikas entlang der Flüsse Mississippi und Ohio, Missouri, Illinois, Indiana, Kentucky und Tennessese. An diesen Stellen haben mehr als 80% der Bevölkerung positive Histoplasmin -Tests, was darauf hinweist, dass sie mit dem Pilz in Kontakt waren.
Es gibt auch verstreute Scheinwerfer in Kanada, Mexiko, Panama, Guatemala, Honduras, Nicaragua, Kolumbien, Peru, Bolivien, Brasilien, Argentinien und Venezuela.
Merkmale der Histoplasma capsulatum
- Histoplasma capsulatum var capsulatum Es ist ein Dimorph -Pilz: Es präsentiert zwei morphologische Formen nach Temperatur.
- In der Natur (Saprophytenleben bei Raumtemperatur) ist es in Form von Filamenten oder Hyphen, während es in seinem parasitären Leben innerhalb des Organismus bei 37 ° C in Form von Hefe dargestellt wird.
- Die myceliale (filamentöse) Form bildet Kolonien, die durch kleine und große Konidien reproduziert werden.
- In seiner Hefeform hat es eine kugelförmige oder ovale Form und eine Edelgebrauch von 2 bis 5 µ im Durchmesser. Jungtiere sind normalerweise einzigartige Ausbrüche nach schmalem Hals.
- Hefen werden durch alveolare Makrophagen phagozytisiert und können in ihnen zu allen Geweben des Reticuloendothelsystems reisen.
- Innerhalb des Gewebe.
Lebenszyklus
Die wesentlichen Faktoren, die die Vitalität und Beständigkeit des Pilzes in der Natur bevorzugen.
Das kleine Licht der Höhlen begünstigt die Sporulation des Pilzes. Es isoliert häufig den Boden des Geflügels, wie z. B. Hühnchen grob.
Kann Ihnen dienen: Trichomonas Tenax: Eigenschaften, Morphologie, LebenszyklusAnscheinend enthalten Vögel von Vögeln oder Fledermäusen Ernährungssubstanzen für den Pilz, was einen Wettbewerbsvorteil gegenüber dem Rest der Mikrobiota oder der Bodenfauna verleiht.
Es wird angenommen, dass in diesen Böden vorhandene Mikrofikmilben eine Dispersionsfunktion von erfüllen können H. Kapsulatum, durch einen Fortic -Mechanismus (Organismus, der einen anderen zum Transport verwendet).
Diese Böden, die durch Ausgrabung, Reinigung oder Ventarrons entfernt werden, die Staubwolken bilden, lassen Tausende von Sporen in der Luft ausbreiten.
So können Menschen und Tiere die infizierte Pilzkonidien einatmen. Konidien innerhalb des infizierten Individuums werden Hefen.
Pathogene
Menschliche Infektion
Die Krankheit beim Menschen kann in jedem Alter und ohne Geschlechtsunterscheidung erworben werden, obwohl die Krankheit bei Männern häufiger vorkommt, vielleicht weil sie exponierter sind.
Rassen oder Ethnien unterscheiden auch nicht, während die fortschreitende Form der Krankheit bei jungen Menschen häufiger ist.
Laborpersonal, die Pflanzen oder Land für die Isolierung des Pilzes verwalten, ist dauerhaft ausgesetzt, um die Infektion zu erwerben. Auch Landwirte, Bauherren, Archäologen, Guaneros, Topografien, Bergleute, Bagger von Höhlen und Speleologen.
Es ist wichtig hervorzuheben, dass die Krankheit nicht von einer Person auf eine andere übertragen wird. Im Menschen manifestiert sich es auf 3 Arten: primäre akute Form, chronische kavitäre Form und disseminierte Form.
Primäre akute Form
Die Menschen atmet die Konidien des Pilzes ein, die die Lunge erreichen, und nach einer Inkubationszeit von 5 bis 18 Tagen tritt eine lokalisierte Lungenentzündung auf, wenn Hefen werden.
Wenn der Pilz von dendritischen Zellen erfasst wird, wird er zerstört. Wenn es jedoch an Integrin- und Fibronektinrezeptoren fixiert ist und von Bagsoon gefangen genommen wird, überleben sie die Funktion des Phagosom-Lysosoms.
Dafür, Histoplasma capsulatum Fixes Eisen und Kalzium, um den sauren pH -Wert des Phagolisoms zu neutralisieren. Mit kontinuierlichem Wachstum gibt es lymphatische Verbreitung und Entwicklung von primären Läsionen.
Anschließend tritt eine Nekrose auf, die die Lunge erreicht oder verkalkt. Andererseits werden regionale lymphatische Knötchen entzündet und simuliert Tuberkulose.
Die Läsionen sind normalerweise diffus, diskret oder weit verteilt (Miliar -Typ), die sich durch mehrere verkalkte Herde manifestieren.
In den allermeisten Fällen rückt die Infektion nicht in Richtung der Primärstufe vor, so dass nur ein Ganglion als Beweis verkalkt wird, und die Läsionen sind vollständig gelöst.
In anderen Fällen bleibt die Infektion bestehen und kann sich ausbreiten. Bei dieser Art von Infektion kann der Patient asymptomatisch sein oder bestimmte klinische Manifestationen darstellen:
Kann Ihnen dienen: Acetobacter: Eigenschaften, Lebensraum und Hauptarten- Nicht produktiver Husten,
- Dyspnoea,
- Brustschmerzen,
- Hämoptysis
- Zyanose.
Wie bei Tuberkulose in den Ganglien können lebensfähige Zellen reaktiviert werden, insbesondere bei immunsupprimiertem.
Verbreitete Form
Eine hohe Last des Inhalation von Konidien oder wiederholten Ausstellungen ist erforderlich, die Lungen sind konsolidiert und die Infektion führt durch hämatogenenweg, wodurch Hepatomegalie und Splenomegalie erzeugt werden.
Klinische Manifestationen sind:
- Fieber,
- Verdauungsstörungen,
- Dyspnoea,
- Gewichtsverlust,
- Anämie,
- Leukopenie
- Verallgemeinerter Lymphaden.
Manchmal kann es auch auftreten:
- Meningitis,
- Endokarditis,
- Darm- oder Genitalgeschwüre
- Addison -Krankheit aufgrund der Nebennierendrüsen.
Die primäre Hautpräsentation führt zu einem schmerzlosen ulzerierten Chancre mit regionaler Adenopathie. Es heilt allein in Wochen oder Monaten.
Polympische Hautläsionen können ebenfalls beobachtet werden:
- Papeln,
- Knötchen,
- Mollusk, -green oder lila Läsionen,
- Geschwüre,
- Abszesse,
- Cellulitis,
- Panikulitis.
Es kann auch Mundmanifestationen geben:
- Schmerzhafte oropharyngeale Geschwüre,
- Knötchen in der Zunge und im Zahnfleisch und sogar im Kehlkopf.
Kavitäre chronische Form
Es repräsentiert normalerweise eine Reaktivierung einer primären Lungenläsion oder eine Form des ununterbrochenen Fortschreitens der Lungenverletzung.
Hier ist das Reticuloendothel -System engagiert und klinische Manifestationen können der disseminierten Form ähnlich sein.
Tierinfektion
Mehrere häusliche und wilde Tiere können mit infiziert werden Histoplasma capsulatum, Wie Hunde, Katzen, Schafe, Gänse, Ratten, Mäuse, Karten, Affen, Füchse, Pferde, Rinder unter anderem.
Diagnose
Abhängig von der Phase, in der die Krankheit gefunden wird, können bestimmte Proben zur Diagnose verwendet werden, wie z
Sputum, Magenspülung, Cerebrospinalflüssigkeit, Citrat -Blut- oder Knochenmarkprobe, Knötchen Split, Urin, Leberpunktion oder Milz.
Direkte Prüfung
Eine direkte Untersuchung mit Giensa kann durchgeführt werden, wenn es um Rubb geht.
Andererseits waren die Färbung von Diff-Quick-, Pap-Abstrich oder Wright nützlich, um den Pilz zu beobachten. In diesen Präparaten wird der Pilz als ovale Zellen von 2 bis 4 µ innerhalb großer mononuklearer und in kleinerem Maßstab innerhalb von Polymorphonuklear beobachtet.
Ernte
Histoplasma capsulatum Es entwickelt sich in angereicherten Medien wie Blut und Schokoladenagar oder in einem besonderen Medium für Pilz wie Sabouraud -Agar.
Sein Wachstum ist langsam (10 bis 30 Tage Inkubation), zwischen 22 und 25 ° C, um die Form des filamentösen Pilzes zu erhalten. Es kann durch Bakterien oder schnelle Wachstumspilze maskiert werden.
Kann Ihnen dienen: eUploadDie Myzelkolonie sieht aus wie weiß bis geröstet Grau oder Braun. Im Mikroskop werden empfindliche Hyphen beobachtet, mit einem Durchmesser von 1 bis 2 µm tabiziert und Mikroconidie und Makrokonidie produzieren.
Sobald die Kolonie reif ist.
Diese diagnostische Form wird als tuberkulierte Makrokonidie bezeichnet, da sie radiale und dicke digitiforme Projektionen aufweist.
Dimorphismus im Labor zu demonstrieren und sich von der filamentösen Form zu Hefe zu bewegen, ist eine schwierige Aufgabe, aber nicht unmöglich, und aufeinanderfolgende Pflanzen sind erforderlich.
Differenzialdiagnose
Es muss Trichophyton rubrum entweder Sporothrix Schenckii.
Dies geschieht insbesondere dann, wenn nur Mikrokonide beobachtet werden, sodass eine Differentialdiagnose gestellt werden muss. Die Zeit und die Eigenschaften der Ernte sind jedoch klare Zweifel.
Nachweis von Polysaccharidantigenen
Andererseits kann die Diagnose von Histoplasmose auch aufgrund des Nachweisens von Polysaccharidantigenen von durchgeführt werden H. Kapsulatum.
Dies geschieht durch die Radioimmunoassay -Technik in Alveolarflüssigkeit, Urin und Blut, die sowohl für die Diagnose als auch für die Follow -up nützlich sind.
Histoplasmin
Es ist ein Hauttest einer verzögerten Überempfindlichkeit, die in epidemiologischen Studien nur nützlich ist, da nur die Person mit dem Pilz in Kontakt war.
Immunität
Weder B -Lymphozyten noch Antikörper verleihen Resistenz gegen Reinfektion. In diesem Sinne können Th1 -Lymphozyten das intrazelluläre Wachstum hemmen und somit die Krankheit kontrollieren.
Aus diesem Grund leiden Patienten mit T -Lymphozytenmangel an der disseminierten Form der Krankheit. Ein Beispiel sind Patienten mit AIDS.
Andererseits ist der Chemotyp II von den 5 bekannten Serotypen der virulentste Stamm, der die Produktion von TNF-α durch das Vorhandensein von Glucans an der Zellwand drücken kann, wobei die Immunantwort des Gastes durch die Blockade abbaut eines β-Glucan-Rezeptors, der als bekannt ist Dektin-1.
Behandlung
Primärerkrankung kann ohne Behandlung gelöst werden.
Bei leichten Krankheiten kann Itconazol verwendet werden, und in der schwerwiegenden und disseminierten Art und Weise wird ein Amphotericin B -Zyklus verwendet, gefolgt von Itraconazol.
Verweise
- Koneman E, Allen S., Janda W., Schreckenberger P., Winn W. (2004). Mikrobiologische Diagnose.
- Forbes B, Sahm D, Weissfeld A. (2009). Mikrobiologische Diagnose von Bailey & Scott.
- Arenen, r. Illustrierte medizinische Mykologie. (2014). Mc Graw Hill.

